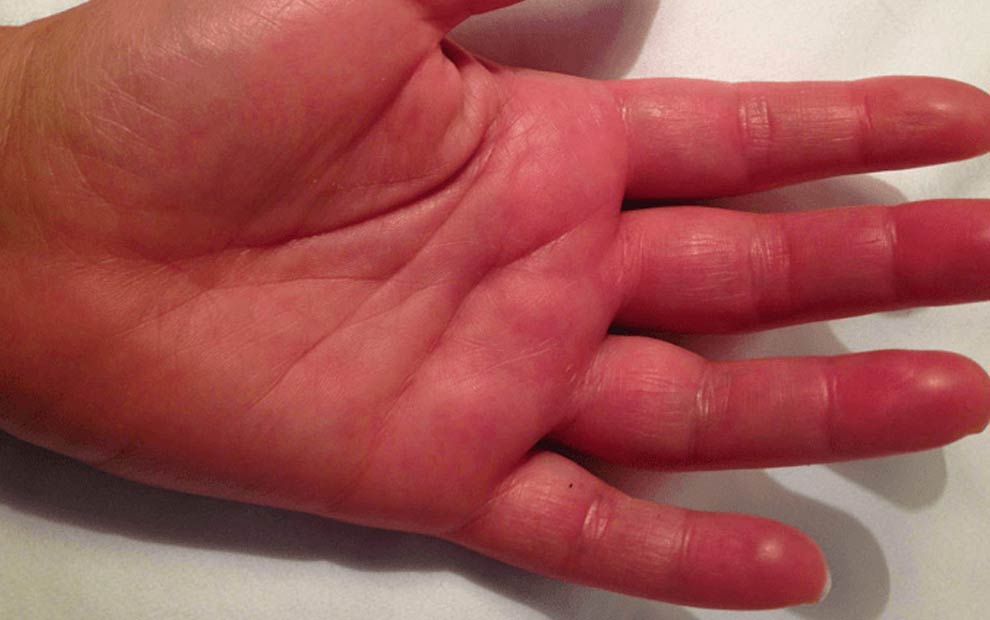
اصطلاح پزشکی ضایعه ای که در تصویر می بینید، کهیر است. انواع کهیرها متفاوتند. رمینه های مطرح شده برای آن خارش پوست است که باعث قرمزی آن می شود. کهیر یک بیماری ساده ولی متداول است که در حدود ۲۵% از افراد آن را در طول عمر خود تجربه کرده اند. کهیر نتیجه فعال بودن سلولهای ایمنی در پوست به نام ماست سل است که مسوول انتشار تعدادی مواد شیمیایی به داخل بافت ها است. یکی از مواد شیمیایی که باعث قرمزی و تورم قسمتی از پوست می شود، هیستامین نام دارد. در اغلب موارد به نظر می رسد که کهیر به طور ناگهانی و در عرض چند ساعت ناپدید می شود.
برخی افراد بیشتر از دیگران مستعد بروز کهیر قرار دارند. اما خوشبختانه کهیر چون یک بیماری شناخته شده ایی است و داروهای ضد آن وجود دارد، به راحتی درمان می شود.
طبقه بندی کهیر:
کهیرها بر اساس مدت زمانی که مشکل ایجاد می کنند طبقه بندی می شوند.
انواع کهیر: حاد (کوتاه) و مزمن (طولانی) که در ظاهر یکسان اما علل مختلفی دارند .هنگامی که بدن شخصی کهیر می زند، نمیتواند تشخیص دهد که نوع حاد یا مزمن است.
کهیر فیزیکی:
که توسط انواع خاصی از تحریکات جسمی بدن به وجود می آید. ممکن است بدن فردی مکررا در معرض عوامل ایجاد کننده کهیر قرار بگیرد. لذا، وقتی که فرد متوجه شد که شرایط خاصی باعث ایجاد کهیر در او می شود باید از بروز ان جلوگیری کند.
کهیر حاد:
کهیر حاد به طور ناگهانی ظاهر می شود و بعد چند ساعت پنهان می شود و این ممکن است که در روز یا چنذ روز ذر هفته رخ دهد . بیش از دو سوم تمام موارد کهیر، از نوع حاد هستند. که ممکن اسن ناشی از واکنش حساسیتی یا علل دیگر باشد. در کهیر حاد مشکل در ظرف ۶ هفته کاملا بر طرف می شود.
کهیر مزمن:
کهیر مزمن در روز یا تقریبا هر روز رخ می دهد و برای مدت طولانی تر از ۶ هفته و گاه سال ها باقی می ماند. در حدود یک سوم از موارد کهیر، از نوع مزمن هستند. کهیر مزمن به ندرت توسط آلرژی ایجاد می شود
کهیر فیزیکی:
که توسط عوامل مختلف فیزیکی ایجاد می گردد که برخی موارد عبارتند از: قرار گرفتن در معرض سرما، تغییرات درجه حرارت بدن / تعریق (این کهیر باعث قرمزی پوست می شود)، لرزش (موقع رانندگی وقتی دست روی فرمان قرار دارد بر اثر لرزش کف دست قرمز و متورم شده و ایجاد خارش می کند.)، فشار (حمل اجسام سنگین و یا راه رفتن در فواصل طولانی باعث ایجاد کهیر در کف دست یا پا شده و با سوزش پوست همراه است و از آنجایی که پوست کف و پاشنه ضخیم است ممکن در اثر کهیر قرمز و متورم شود.)، ورزش (کهیری که در حین ورزش ایجاد می شود ممکن نشانه ای از بیماری خطرناک و مهلک آنافیلاکسی باشد.)
یک علامت شایع به نام dermatographism به معنای نوشتن روی پوست وجود دارد که در پوست تاول های خشن ایجاد میشود و این تاول ها بعد از خاراندن پوست به صورت خطوط قرمز شده (کهیر فیزیکی) نمایان می شود.
ویژگیهای کهیر:
ظاهر پوست:
ظاهر پوست در کهیر ها متفاوت است ممکن پوست در اثر شدت خارش قرمز شود یا در بعضی موارد پوست ملتهب و متورم شود. علایم بیشتر کهیرها، خارش بسیار ناراحت کننده است. علائم مانند درد شدید، تاول های خونی و کبودی قسمتی از پوست علایم رایج کهیر نیستند. است. تب و درد مفاصل نیز نمی تواند از علایم کهیر معمولی باشد و این علایم نشان دهنده کهیر ناشی از واسکولیت (التهاب شدید عروق بدن) است که نیازمند پیگیری درمانی متفاوتی است.
نیمی از تمام موارد کهیر، به نام بیماری آنژیوادم نامیده می شود که شبیه به کهیر رخ می دهد اما مشکل در لایه های عمیق تر پوست است. آنژیوادم شایع ترین علل ورم منتشر صورت، پلک، گوش، دهان، دستها، پاها و اندامهای تناسلی است. این بیماری تنها در یک قسمت یا دو قسمت جداگانه از بدن تاثیر می گذارد که نشانه آن ایجاد خارش و قرمزی و تورم پوست است.
علل کهیر حاد:
نظرهای بسیاری برای علل کهیر حاد وجود دارد از جمله:
داروها:
بسیاری از انواع داروها مانند آنتی بیوتیک ها و داروهای ضد التهابی غیر استروئیدی همچون آسپیرین، ایبوپروفن (بروفن) یا ناپروکسن می توانند باعث کهیر حاد شوند.
آنتی بیوتیک ها به احتمال زیاد با کهیر همراه هستند مانند: پنی سیلین، سفالوسپورین، سیپرو فلوکساسین
هورمون ها در بعضی افراد کهیر ایجاد می کنند. از جمله هورمون های موجود در قرص های کنترل بارداری و هورمون درمانی در خانمهای یائسه.
داروهای مسکن مانند:
کدئین و مورفین، شل کننده های عضلانی مورد استفاده در بیهوشی و رنگ کنتراست مورد استفاده در اشعه ایکس در ایجاد کهیر دخیل اند.
تماس با آلرژن های فیزیکی:
تماس مستقیم فیزیکی فرد با مواد خاص باعث ایجاد کهیر می شود. این موارد عبارتند از:
بزاق حیوان، محصولات گیاهی و رزین، ماهی خام و سبزیجات و شیرابه. لاتکس (نوعی فرآورده لاستیکی) موجود در بسیاری از محصولات پزشکی و وسایل خانگی من جمله دستکش، بالن ها و کاندوم نیز ایجاد کهیر می کنند.
نیش حشرات:
نیش برخی از حشرات مثل زنبور، مورچه باعث ایجاد کهیر در قسمت نیش زدگی می شود. بعد از نیش زدن حشرات اگر کهیر زیادی در بدن ایجاد شد نشانه ای از واکنش های جدی تر به نام آنافیلاکسی است که نیاز به درمان فوری دارد.
آلرژی غذایی:
مواد غذایی آلرژی زا امکان ایجاد کهیر در برخی افراد دارد. که بعد از خوردن آن در عرض ۳۰ دقیقه کهیر در بدن ظاهر می شود.
غذاهای کهیر زا در کودکان: شیر، تخم مرغ، بادام زمینی، آجیل، سویا، گندم
غذاهای کهیر زا در بزرگسالان: ماهی، حلزون صدف دار، بادام زمینی، آجیل و…
عفونت:
عفونت های ویروسی گاهی اوقات با کهیر همراه است. عفونت ویروسی علت ۸۰% از تمام موارد کهیر حاد در کودکان است.
انواع ویروس ها می توانند کهیر ایجاد کنند حتی ویروس های سرماخوردگی.
ظاهرا تلاش بدن یا سیستم ایمنی بدن برای نابودی عفونت، به صورت کهیر ظاهر می شود که گاهی یک هفته یا بیشتر پس از رشد عفونت در بدن، کهیر ظاهر شده و ناگهان ناپدید می شود.
جدی ترین ویروسهایی که با کهیر همراه هستند عبارتند از: هپاتیت B یا C، ویروس نقص ایمنی انسانی (ویروس بیماری ایدز)، ویروس اپستاین بار.
عفونت انگلی علت نادر کهیر در کشورهای توسعه یافته است ، هر چند این امکان در مسافران و کشورهای درحال توسعه، باید در نظر گرفت.
کهیر مزمن:
کهیر مزمن به بروز کهیر برای مدت بیش از ۶ هفته مشخص می شود، با این حال در برخی افراد امکان دارد که بیماری ماه ها یا سالها طول بکشد. در اغلب موارد علت کهیر مزمن را نمی توان مشخص کرد. هر چند محققان مشکوک اند که علت آن اختلالات در سیستم ایمنی بدن است. شرایط دیگر پزشکی که می تواند نشانه ای از کهیر باشد از جمله: بیماری تیروئید، عفونت های مزمن، بیماری لوپوس سیستمیک.
معمولا فرد به یکی از این موارد یا علایم دیگری جدا از کهیر، مبتلا است که نیاز به ارزیابی های بیشتری دارد.
تست های تشخیص کهیر:
تشخیص بیماری معمولاً با توجه به سابقه پزشکی فرد و یا بر اساس معاینه فیزیکی است. اما برای شناسایی کهیر و بیماری های زمینه ای آزمایش لازم است.
تستهای آزمایشگاهی: افراد مبتلا به کهیر حاد نیازمند آزمایشهای بیشتری هستند، چون علایم سریعا پنهان می شود. برای آلرژی های خاص که علت بروز علایم و حساسیت های مواد غذایی و داروها هستند، آزمایشهای پوستی توصیه می شود. بعضی مواقع بیماران مبتلا به کهیر مزمن برای تعیین نشانه هایی از بیماری های زمینه ای در کبد و تیروئید یا اختلالات سیستم ایمنی بدن، آزمایشهای خونی انجام می گیرد.
بیوپسی پوست:
نمونه برداری یا (بیوپسی پوست) برای تشخیص علل غیر معمول در کهیر انجام می شود. مخصوصا برای افرادی که تب مداوم، کهیر دردناک همراه با کبودی پوست دارند، انجام می شود. بیوپسی پوست ممکن است برای افرادی که اختلالاتی در آزمایش خون و یا نشانه های دیگر دارند، نیز توصیه شود.
درمان کهیر:
درمان اولیه و اصلی شامل شناسایی عامل محرک ایجاد کهیر و جلوگیری از قرار گرفتن در معرض آن می باشد. در اغلب موارد کهیر بدون درمان بیش از چند روز یا هفته ناپدید می شود.
آنتی هیستامین ها:
آنتی هیستامین ها معمولا بعنوان اولین خط درمان، در درمان کهیر توصیه می شوند . این داروها خارش را تسکین داده و اثرات هیستامین بر سلولها را مسدود می کنند. در اغلب موارد کهیر به آنتی هیستامین پاسخ می دهد که البته مستلزم این است که به فرد ترکیبی از آنتی هیستامین ها با دوز بالا داده شود.
۲ نوع اصلی آنتی هیستامین ها وجود دارند: H1 و H2 که مسدود کننده گیرنده های خاصی در سطح سلولها هستنند. داروی مناسب، با توجه به عوارض جانبی آنها، قیمت دارو و طول مدت عمل، در دسترس بودن بدون نیاز به نسخه و یا نیازمند تجویز پزشک، متفاوت هستند.
اولین نسل این داروها شامل: هیدروکسی زین، دیفن هیدرامین ،سیپروهپتادین، کلرفنیرامین و ترپیلن آمین هستند. کلرفنیرامین و ترپیلن آمین برای زنان باردار بی خطر هستند.
بهترین مزایای استفاده از داروهای آنتی هیستامین نوع مسدود کننده های H1 ، اقدام سریع و موثر بودن آنها است.
اشکالات آن عبارتند از: به طور معمول نیاز به دوز مکرر در هر ۶ ساعت ، عوارض جانبی آن که ممکن باعث خواب آلودگی، خشکی دهان، تاری دید، اشکال در ادرار و خشکی مهبل باشد . به همین علت مصرف این داروها به افرادی که با ماشین آلات سنگین کار می کنند و خلبانان، رانندگان و شاغلین کارهایی که نیاز به هوشیاری و عکس العمل سریع دارد، توصیه نمی شود.
خواب آلودگی می تواند با مصرف مقدار کمتر و افزایش تعداد روزهای مصرف یا افزایش دارو در زمان قبل از خواب به حداقل رسانده شود. ضمنا عوارض جانبی معمولا با استفاده مداوم کاهش می یابد.
نسل دوم آنتی هیستامین های مسدود کننده های H1 شامل: لوراتادین، قابل تهیه بدون نسخه، و داروی ستیزین، دسلوراتادین و فکسوفنادین است.
نسل دوم مسدود کننده ها ی H1 اثرات جانبی کمتری نسبت به نسل اول H1 دارند.
آنتی هیستامین های نوع مسدود کننده های H2 شامل: رانیتیدین، نیزاتیدین، فاموتیدین، سایمتیدین است .
گاهی اوقات برای درمان اگر مسدود کننده های H1 به تنهایی موثر نباشند، مسدود کننده های H2 به H1 اضافه می شود. مسدود کننده های H2 معمولا عوارض جانبی جدی ندارند، با این حال، داروی سایمتیدین با برخی داروها تداخل دارد.
دکسپین یک داروی ضد افسردگی و مهارکننده هر دو گیرنده H1 و H2 است که در مواردی که بیمار به درمان معمولی کهیر پاسخ نمی دهد تجویز می شود. این دارو باعث خواب آلودگی شدید می شود و معمولاً تجویز آن استفاده در شب قبل از خواب است.
کتوتیفن:
از انتشار سلول های ترشح کننده مواد شیمیایی که باعث کهیر می شوند، جلوگیری می کند. عوارض جانبی آن عبارتند از: اثر آرام بخشی و افزایش وزن.
استروئید های خوراکی:
استروئید های خوراکی مثل پرونیزولون، ضد التهاب هستند، اما از انتشار هیستامین از سلول های ماست سل جلوگیری نمی کنند. استروئیدهای خوراکی ممکن است برای برخی از افراد مبتلا به حملات شدید و یا کهیر مزمن تجویز شوند. یعنی در بیمارانی که با حداکثر مقدار مجاز مصرف آنتی هیستامین ها بیماری آنها کنترل نشده است. که در این حالت استروئید می تواند به کنترل شیوع بیماری کمک کند با استفاده از مقدار دارو که به طور تدریجی افزایش می یابد،حمله بیماری کنترل شده و سپس در طی چند هفته دارو کاهش یافته و سپس قطع می شود. استروئید ها اگر در زمان طولانی استفاده شود اثرات جانبی جدی خواهد داشت بنابراین باید در کمترین دوز موثر مصرف شوند.
سایر داروها: در برخی موارد برای کنترل علایم کهیر، داروهایی دیگری هم لازم است که آن هم باید با دستور پزشک متخصص باشد.